EINLEITUNG
Eine der häufigsten Komplikationen im Zusammenhang mit vaskulären Zugängen ist die Okklusion, also der Verschluss des Katheters. Eine Okklusion führt dazu, dass die Behandlung entweder abgebrochen werden muss oder nicht stattfinden kann, was sich wiederum negativ auf die Behandlungsergebnisse auswirken kann. Bei der Okklusion unterscheidet man zwischen einer partiellen oder einer totalen Okklusion.
Dieser Beitrag konzentriert sich auf die Okklusion bei vollständig implantierten Gefäßzugängen (sog. TIVADs – Totally Inserted Vascular Access Devices). Es werden zehn wichtige Handlungsempfehlungen gegeben, die dazu beitragen können, Okklusionen bei Ports zu reduzieren.
ARTEN VON OKKLUSIONEN
Ein intakter Katheter lässt sich ohne Widerstand ungehindert spülen und aspirieren.
- Bei der partiellen Okklusion ist es möglich, den Katheter zu spülen; jedoch lässt sich keine Aspiration aus dem Katheter vornehmen.
- Unter totaler Okklusion versteht man die Unfähigkeit, den Katheter zu spülen oder zu aspirieren.
ANZEICHEN EINER OKKLUSION
Zu den Anzeichen einer Okklusion gehören:
- Ein schleppender, langsamer Blutrückfluss
- Widerstand beim Spülen
- Flüssigkeiten oder Medikamente lassen sich nicht infundieren
- Häufige Alarme, die auf eine Okklusion hinweisen
- Schwellung an der Einstichstelle
- Leckage an der Einstichstelle
Medizinisches Fachpersonal sollte darauf achten, Okklusionen zu verhindern, da diese die Behandlungsergebnisse und damit die Patientengesundheit beeinflussen können. Diese zehn Handlungsempfehlungen sollten beachtet werden:
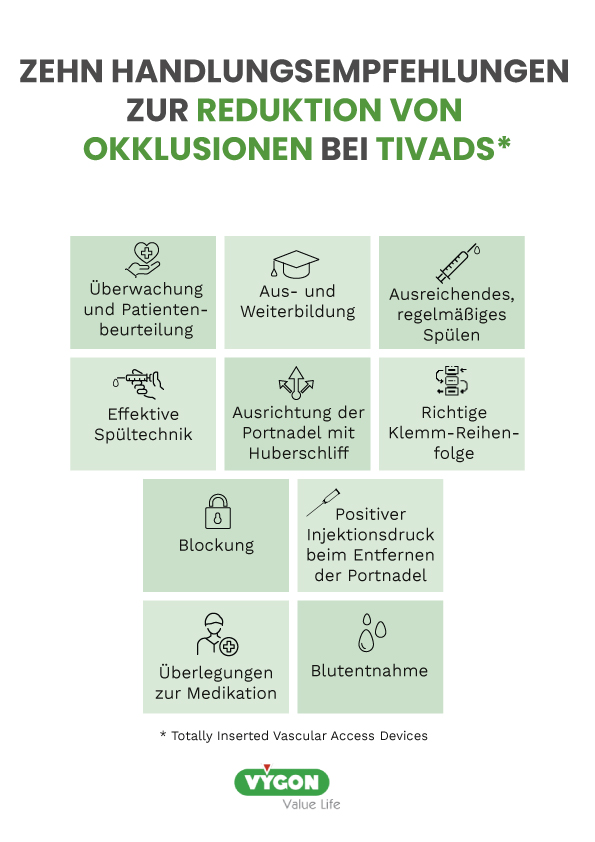
- ÜBERWACHUNG UND PATIENTENBEURTEILUNG
Überwachen Sie den Patienten regelmäßig auf Anzeichen einer Okklusion: Eine frühzeitige Erkennung kann weitere Komplikationen, wie z. B. Infektionen, verhindern. Zu den Symptomen können Widerstand beim Spülen, langsame Infusion und Schwellungen um die Einstichstelle herum gehören.
- Regelmäßige Überwachung und Pflege: Durch die regelmäßige Überwachung und Pflege des Ports können Probleme erkannt werden, bevor sie schwerwiegend werden, was dazu beitragen kann, Okklusionen und andere Komplikationen zu vermeiden.
- Achten Sie auf eine gute Ernährung und Flüssigkeitszufuhr: Eine ausreichende Flüssigkeitszufuhr und ein gutes Nährstoffniveau tragen dazu bei, die notwendigen Bedingungen zur Verhinderung eines Portverschlusses aufrechtzuerhalten.
- Stellen Sie sicher, dass der Port richtig platziert ist: Die richtige Positionierung kann ein Abknicken oder Druck auf den Katheter verhindern, was zu einer Okklusion führen kann.
- Befolgen Sie den krankenhausinternen Pflegeplan: Halten Sie sich an den Pflegeplan, um sicherzustellen, dass der Port funktionsfähig bleibt.
- AUS- UND WEITERBILDUNG
Es gibt Hinweise darauf, dass eine angemessene Aus- und Weiterbildung für medizinisches Fachpersonal, das mit zentralvenösen Zugängen arbeitet, die Patientenergebnisse verbessern kann.1 Es ist wichtig, dass sich das medizinische Fachpersonal beim Zugriff auf und beim Spülen von zentralvenösen Zugängen an die Praxisrichtlinien hält. Dieser Ansatz kann die Sicherheit verbessern und die Inzidenz von katheterbedingten Komplikationen, wie z. B. Okklusionen, verringern.2
- Es sollten Protokolle erstellt werden, um sicherzustellen, dass die Spül- und Blockungsverfahren standardisiert sind.
- Befolgen Sie das Protokoll und die Gebrauchsanweisung des Herstellers für die Verwendung und Pflege von TIVAD. Dies trägt dazu bei, die Funktionalität des Ports zu erhalten und eine Okklusion zu verhindern.
- AUSREICHENDES / REGELMÄSSIGES SPÜLEN
Ausreichendes und regelmäßiges Spülen ist einer der wichtigsten Punkte, um eine Okklusion zu verhindern. Dabei wird Kochsalzlösung verwendet, um den Katheter von Rückständen zu befreien und die Bildung von Blut und Biofilm im TIVAD zu verhindern.
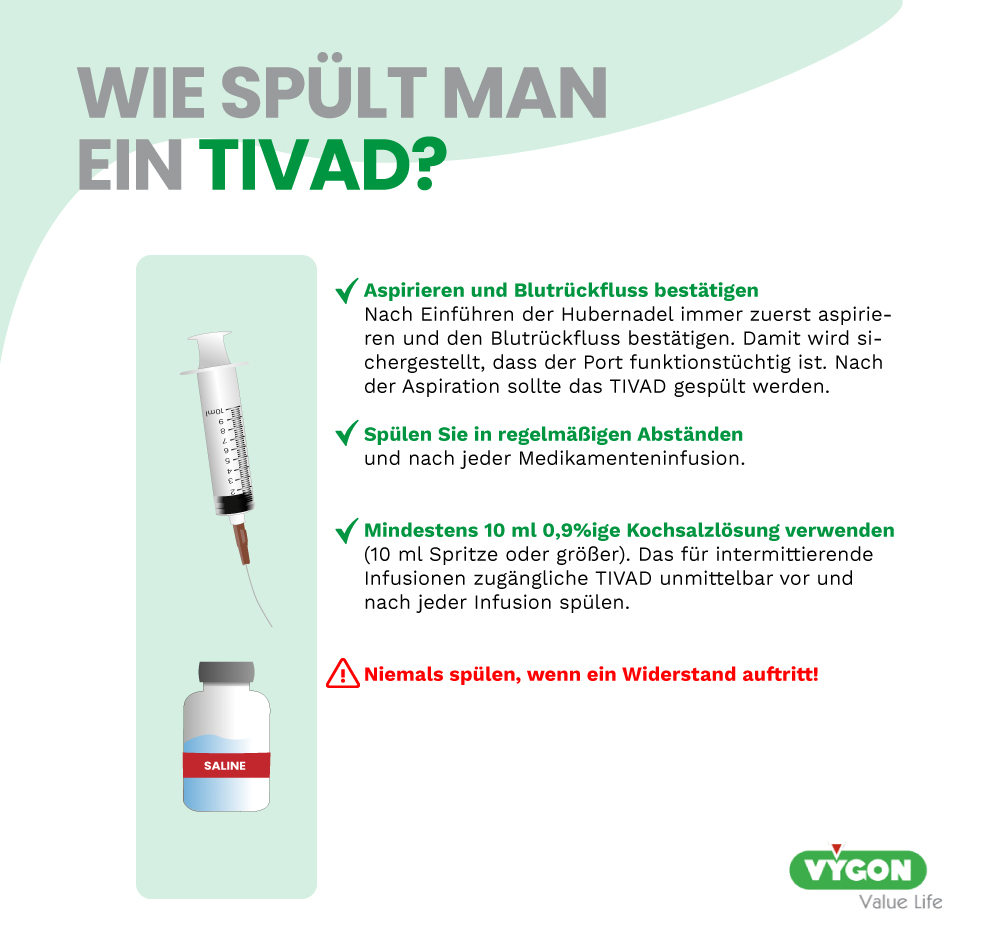
- EFFEKTIVE SPÜLTECHNIK
Der Vorgang des Spülens stellt bei korrekter Durchführung einen Schlüsselvorgang zur Aufrechterhaltung der Durchgängigkeit des TIVADs und zur Verringerung des Okklusionsrisikos dar.3
- Eine pulsierende, turbulente Spülung (Push-Pause-Spülung) sollte verwendet werden, da diese Technik dazu beiträgt, den Katheter und den Port von Biofilm zu befreien.
- Eine pulsierende Spülung beinhaltet eine Push-Pause-Technik, wenn die Kochsalzlösung in den Katheter injiziert wird. Die Forschung zeigt, dass die im Katheter erzeugten Turbulenzen bei der Spülung des Katheterlumens und -ports effektiver sind als bei einer konstanten, laminaren Spülung.4 Diese Technik wird auch mit einer Verringerung der bakteriellen Anhaftung und des Wachstums bei VADs in Verbindung gebracht.5
- AUSRICHTUNG DER PORTNADEL MIT HUBERSCHLIFF
Beim Spülen eines TIVAD sollte die Abschrägung der nicht stanzenden Huber-Nadel in die entgegengesetzte Richtung des Ausflusskanals ausgerichtet sein, an dem der Katheter an der Portkammer befestigt ist. Der Beleg dafür wurde in In-vitro-Tests nachgewiesen, die bestätigten, dass eine größere Menge an Protein entfernt wurde, wenn die Abschrägung in diese Richtung ausgerichtet war.6
- RICHTIGE KLEMM-REIHENFOLGE
Die Klemm-Reihenfolge ist wichtig, um eine Katheterokklusion zu vermeiden. Die Reihenfolge des Klemmens und Trennens der Spritze ist abhängig von der Art des nadelfreien Konnektors. Daher ist es von grundlegender Bedeutung, dass sich das medizinische Fachpersonal dieser Informationen bewusst ist, bevor es mit zentralvenösen Zugängen arbeitet.

- BLOCKUNG
Unter Blockung versteht man das Einbringen von Flüssigkeit in das Lumen eines Katheters nach dem Spülen.7 Damit wird versucht, die Durchgängigkeit des Katheters aufrechtzuerhalten und das Infektionsrisiko zu verringern. Zu den Arten von Blocklösungen gehören Kochsalzlösung, Heparin, Antibiotika, Thrombolytika, Citrat, Ethanol und Bikarbonatlösungen.8
Traditionell wurde Heparin als Blockungsmittel für die meisten zentralvenösen Zugänge verwendet. Eine aktuelle Meta-Analyse kam zu dem Schluss, dass es nur wenige qualitativ hochwertige Evidenz gibt, die darauf hindeutet, dass die Verwendung von Heparin zur Blockung von zentralvenösen Zugängen die Inzidenz von Okklusionen reduziert. Darüber hinaus gab es keine Evidenz dafür, dass die Verwendung von heparinisierter Kochsalzlösung zu weniger Katheter-Verschlüssen führte.9 Die Leitlinien des National Institute for Health and Care Excellence (NICE) legen nahe, dass eine sterile 0,9%ige Injektion zum Spülen und anschließende Blockung des Katheters ausreichend ist.10
- POSITIVER INJEKTIONSDRUCK BEIM ENTFERNEN DER HUBER-NADEL
Die Entfernung der Huber-Nadel aus dem Port kann dazu führen, dass Blut in die Katheterspitze zurückfließt, was zu einem intraluminalen Verschluss führen kann. Wenn die Huber-Nadel aus dem Port entfernt wird, wird das Septum leicht angehoben. Wenn das Septum in seine ursprüngliche Position zurückkehrt, kommt es zu einem kleinen Bluteinstrom an der Katheterspitze. Dies wurde in einer Studie von Lapalu (2010) nachgewiesen.
In dieser Studie reduzierte die Anwendung eines positiven Injektionsdruck (erreicht durch die Injektion zusätzlicher Spüllösung) während der gleichzeitigen Entfernung der Huber-Nadel die Inzidenz von Reflux um fast 80%.
- ÜBERLEGUNGEN ZUR MEDIKATION

- BLUTENTNAHME
- Die Anzahl der Blutentnahmen sollte auf das notwendige Minimum reduziert werden, da jede Blutentnahme das Risiko einer Infektion oder eines Verschlusses erhöht.
- Eine ausreichende Spülung und Blockung nach der Blutentnahme ist entscheidend, um Okklusionen zu vermeiden.
- Spülen des TIVADs nach der Blutentnahme mit mindestens 20 ml 0,9%iger Kochsalzlösung in einer turbulenten Spültechnik („Push-Pause-Technik).
Schlussfolgerung
Es gibt viele effektive Möglichkeiten, Okklusionen in TIVADs vorzubeugen. Durch die Umsetzung der zehn beschriebenen Handlungsempfehlungen können medizinische Fachkräfte sicherstellen, dass der Port durchgängig bleibt. In der Folge können die Patienten optimale Therapie-Ergebnisse erzielen und die möglichen Auswirkungen einer TIVAD-Okklusion vermeiden.
Quellen:
- Moureau NL. Safe patient care when using vascular access devices. Br J Nurs. 2013;22(1):S14–21.
- Krzywda EA, Andris DA. Twenty-five years of advances in vascular access: bridging research to clinical practice. SAGE J; 2005.
- Royon L, Durussel JJ, Merckx J, et al. The fouling and cleaning of venous catheters: a possible optimisation of the process using intermittent flushing. Chem Eng Res Des. 2012;90(6):803–7.
- Vigier JP, Merckx J, Coquin JY. The use of a hydrodynamic bench for experimental simulation of flushing venous catheters: impact of the technique. ITBM-RBM. 2005;26(2):147–9.
Guiffant G, Durussel JJ, Merckx J, Flaud P, Vigier JP, Mousset P. Flushing of intravascular access devices (IVADS)—efficacy of pulsed and continuous infusions. J Vasc Access. 2012;13(1):75–8.
- Ferroni A, Gaudin F, Guiffant G, Flaud P, Durussel JJ, Descamps P, Berche P, Nassif X, Merckx J. Pulsative flushing as a strategy to prevent bacterial colonisation of vascular access devices. Med Devices (Auckl). 2014;7:379–83.
- Guiffant G, Durussel JJ, Flaud P, Vigier JP, Merckx J. Flushing ports of totally implantable venous access devices, and impact of the Huber point needle bevel orientation: experimental tests and numerical computation. Medical Devices (Auckland, N.Z.). 2012 ;5:31-37. DOI: 10.2147/mder.s30029. PMID: 23166455; PMCID: PMC3500975.
- Gorski LA, Hadaway L, Hagle ME, Broadhurst D, Clare S, Kleidon T, Meyer BM, Nickel B, Rowley S, Sharpe E, Alexander M. Infusion Therapy Standards of Practice, 8th Edition. J Infus Nurs. 2021 Jan-Feb 01;44(1S Suppl 1):S1-S224. doi: 10.1097/NAN.0000000000000396. PMID: 33394637.
- Moureau et al (2019) Vessel Health and Preservation: The Right Approach for Vascular Access. Vessel Health and Preservation: The Right Approach for Vascular Access | SpringerLink. (Accessed 13th June 2023)
- López-Briz E, Ruiz Garcia V, Cabello JB, Bort-Martí S, Carbonell Sanchis R, Burls A. Heparin versus 0.9% sodium chloride locking for prevention of occlusion in central venous catheters in adults. Cochrane Database Syst Rev. 2018 Jul 30;7(7):CD008462. doi: 10.1002/14651858.CD008462.pub3. Update in: Cochrane Database Syst Rev. 2022 Jul 18;7:CD008462. PMID: 30058070; PMCID: PMC6513298.
- National Institute for Health and Care Excellence (NICE) Infection prevention and control 2014. Quality statement 5: Vascular access devices | Infection prevention and control | Quality standards | NICE (accessed 13th June 2023)
Cia-Arriaza M, Cabrera-Jaime S, Cano-Soria R, Manzano-Castro M, Domínguez-Gómez M, Prieto-Arenas DM, Benito-Yagüe A, Sánchez-Martín A, González-Alonso C, Fernández-Ortega P. Evidence on port-locking with heparin versus saline in patients with cancer not receiving chemotherapy: A randomized clinical trial. Asia Pac J Oncol Nurs. 2022 May 21;9(9):100085. doi: 10.1016/j.apjon.2022.100085. PMID: 35935884; PMCID: PMC9345785.
Denton et al. Royal College of Nursing. Standards for infusion therapy. 2016. http://tinyurl.com/y2le48zm (accessed 13 June 2023)
Goossens GA, Jérôme M, Janssens C, Peetermans WE, Fieuws S, Moons P, Verschakelen J, Peerlinck K, Jacquemin M, Stas M. Comparing normal saline versus diluted heparin to lock non-valved totally implantable venous access devices in cancer patients: a randomised, non-inferiority, open trial. Ann Oncol. 2013;24(7):1892–9.
Goossens GA. Flushing and locking of venous catheters: available evidence and evidence deficit. Nurs Res Pract. 2015;2015:985686.
Jabaley T, Xiong N, Conley S, Mazeika T, Johnson D, Biggins BA, Hilton N, Hong F. Transitioning from heparin to saline locks for central venous access devices in oncology: An evidence-based practice approach. Can Oncol Nurs J. 2022 Apr 1;32(2):286-293. doi: 10.5737/23688076322286293. PMID: 35582245; PMCID: PMC9040787.
Loveday HP, Wilson JA, Pratt RJ, Golsorkhi M, Tingle A, Bak A, Browne J, Prieto J, Wilcox M, UK Department of Health. epic3: national evidence-based guidelines for preventing healthcare-associated infections in NHS hospitals in England. J Hosp Infect. 2014 Jan;86 Suppl 1:S1-70. doi: 10.1016/S0195-6701(13)60012-2. PMID: 24330862; PMCID: PMC7114876.
Originalbeitrag: https://vascufirst.com/ports-and-huber-needles/key-good-practice-points-to-help-prevent-totally-implanted-vascular-access-device-occlusion/


0 Kommentare