Medikationsfehler sind auf Intensivstationen keine Seltenheit. Diese Komplikationen können sehr vielfältige Ursachen haben und schwerwiegende Folgen für die Patienten nach sich ziehen, insbesondere wenn es sich um eine besonders schutzbedürftige Bevölkerungsgruppe wie die Neugeborenen handelt.1
Pädiatrische Patienten gehören zu der Gruppe von Patienten mit dem höchsten Risiko für Medikationsfehler.2 Dieses Risiko ist besonders auf Neonatalen Intensivstationen signifikant, bedingt durch die komplexe Versorgung von Neugeborenen und die zunehmende Anwendung von Medikamenten.3,4 Die Inzidenz dieser Ereignisse in neonatalen Diensten variiert zwischen 13 und 91 Medikationsfehlern pro 100 Aufnahmen.4
Daten verdeutlichen, dass Medikationsfehler bei pädiatrischen Patienten häufiger auftreten als im Erwachsenenbereich.5 Innerhalb dieser Patientengruppe sind sie besonders bei Frühgeborenen (57%) im Vergleich zu termingeborenen Babys (3%) noch häufiger.4 Zu dieser besorgniserregenden Entwicklung kommt hinzu, dass unerwünschte Ereignisse bei neonatalen Patienten bis zu dreimal häufiger zu Komplikationen führen als bei Erwachsenen.4,5

Medikationsfehler in der Neonatologie: Die präzision der dosierung
Die Komplexität bei der Verschreibung und Verabreichung von Medikamenten an Neugeborenen führt dazu, dass Dosierungsfehler zu den häufigsten Problemen auf neonatalen Intensivstationen gehören.2,5,7

Diese Fehler entstehen in der Regel durch die Notwendigkeit, die zu infundierende Dosis anhand des Alters, Gewichts oder Körperoberfläche des Neugeborenen zu berechnen. Diese Variablen unterliegen raschen Veränderungen und sind ausschließlich von den individuellen Merkmalen jedes Patienten abhängig.2,4
Die Berechnung der zu verabreichenden Dosis gestaltet sich als komplexer Prozess, da mehrere Studien aufzeigen, dass die Menge, die bei einem Neugeborenen infundiert werden muss, im Vergleich zu einem Jugendlichen um das 100-fache geringer sein kann. Aufgrund der äußerst geringen Mengen an Arzneimitteln, die ein neonataler Patient benötigt, könnte die Verabreichung einer Dosis, die bis zu 10 Mal höher ist als verschrieben, fatale Folgen haben. Im Vergleich dazu wäre eine derart hohe Menge der Grundlösung bei Erwachsenen inakzeptabel.2,4
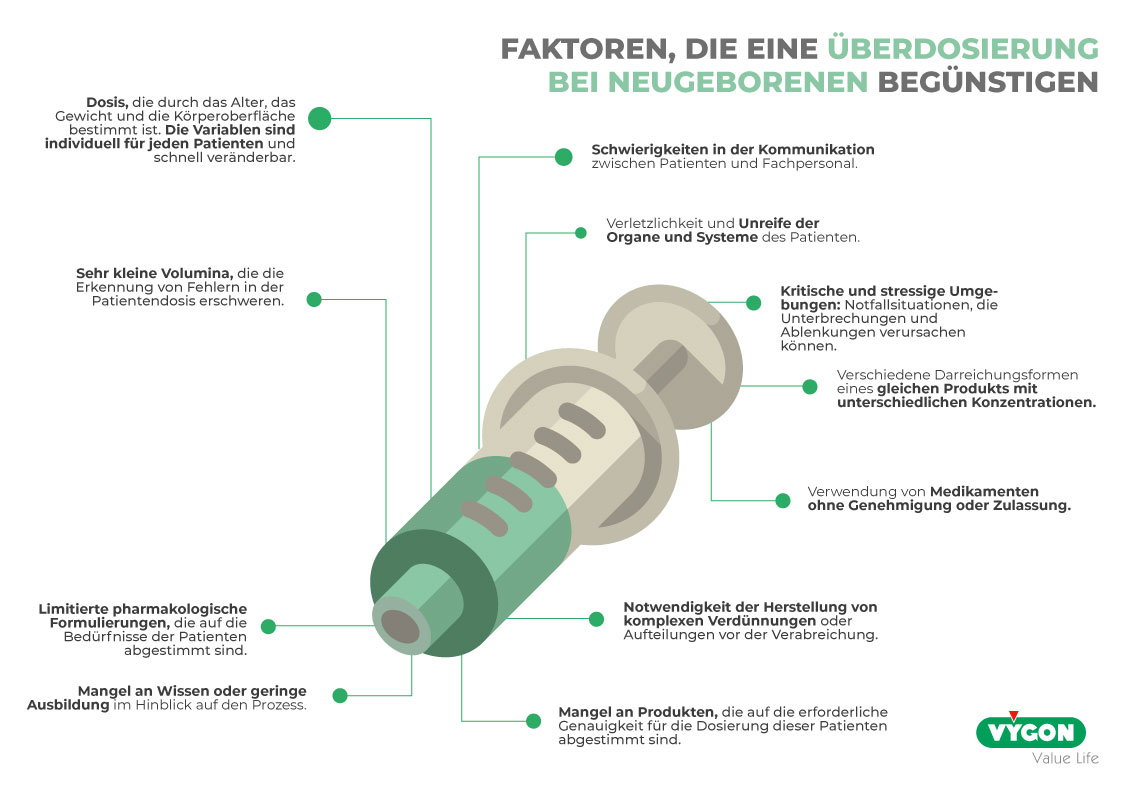
Faktoren, die Dosierungsfehler begünstigen
Neben den bereits genannten Aspekten lassen sich die Herausforderungen bei der korrekten Dosierung von Medikamenten bei Früh- und Neugeborenen in drei Hauptkategorien unterteilen: Die Vulnerabilität des Patienten, die Komplexität der verabreichten Medikamente und die auftretenden Komplikationen auf der neonatalen Intensivstation.4
PATIENTENVULNERABILITÄT
Die Unreife der Organe bei Frühgeborenen beeinträchtigt deren Fähigkeit zur Aufnahme, Verteilung, Metabolisierung und Ausscheidung von Medikamenten. Diese Einschränkungen bei der Kompensation möglicher Fehler erhöhen das Risiko exponentiell für eine Medikamentenüberdosierung.
Dieser Umstand, kombiniert mit den eingeschränkten Kommunikationsfähigkeiten von Patienten auf neonatalen Intensivstationen, erhöht die Wahrscheinlichkeit von Fehlern bei der Patientenversorgung, die möglicherweise nicht erkannt werden können.1,4,6,9
KOMPLEXITÄT DER ARZNEIMITTEL
Die Notwendigkeit, wie zuvor erwähnt, Berechnungen durchzuführen, um die Dosen gemäß den variablen Parametern Gewicht, Gestationsalter, Körperoberfläche und Krankheitszustand des Patienten anzupassen, erfordert zusätzliche Schritte im Vergleich zu jenen, die üblicherweise für Erwachsene durchgeführt werden, um individualisierte Dosierungen zu erlangen.1,6
Zu dieser Herausforderung gesellt sich die begrenzte Verfügbarkeit kindgerechter Darreichungsformen von Arzneimitteln. Die meisten verfügbaren Medikamente sind für die Anwendung bei Erwachsenen konzipiert. Daher müssen zu den vorherigen Berechnungen komplexe Verdünnungsvorgänge oder Aufteilungen vor der Infusion hinzugefügt werden.1,4,6 Diese zusätzlichen Schritte können auch zu Unsicherheiten im Umgang mit Dezimalstellen führen oder die Verwendung falscher oder nicht aktualisierter Gewichtsangaben bedingen (aufgrund pharmakokinetischer Variationen während der Entwicklungsphase).1,5,6,9
Darüber hinaus hat die Begrenzung der für die pädiatrischen Bevölkerung zugelassenen Arzneimittel dazu geführt, dass vermehrt nicht zugelassene Medikamente verwendet werden, sei es für nicht auf dem Etikett angegebene Zwecke oder ohne entsprechende Zulassung Dies stellt einen entscheidenden Faktor für Medikationsfehler dar, da die Mehrheit der gemeldeten Vorfälle auf den off-label Einsatz von Medikamenten zurückzuführen ist. Es wird zudem geschätzt, dass 80% der in der neonatalen Intensivstation angewendeten Medikamente unsicher sind und ohne die erforderlichen Informationen für ihre Anwendung in dieser Patientengruppe verschrieben werden.4,6,9
Ein weiterer häufiger Fehler bei der Dosierungsberechnung entsteht durch die Vielfalt der verfügbaren Konzentrationen desselben Medikaments. Dies kann zu Fehlern in der Verschreibung führen, insbesondere wenn die Konzentration jedes einzelnen Produktes nicht bekannt ist.1,3,6
Abschließend ist hervorzuheben, dass viele Medikamente für neonatale Patienten Dosierungsvolumina von weniger als 0,1 ml der Grundlösung erfordern. Der Mangel an speziell auf die Bedürfnisse pädiatrischer Patienten angepassten Produkten erschwert die exakte Dosiervorbereitung erheblich. Angesichts der Tatsache, dass die Medikamenteninfusion in dieser kritischen Patientengruppe im Vergleich mit einem höheren Risiko verbunden ist, könnten Dosissteigerungen oder Überdosierungen schwerwiegende Konsequenzen für die Patientenentwicklung nach sich ziehen.1,2,4
Faktoren aus dem Umfeld der neonatalen Intensivstationen
Die anspruchsvolle und stressige Umgebung der neonatalen Intensivstationen stellt einen weiteren entscheidenden Faktor für die Patienten dar. Diese Stationen zeichnen sich durch herausfordernde Arbeitsbedingungen aus, in denen der Arbeitsfluss unvorhersehbar ist, Veränderungen im Zustand der Patienten unerwartet auftreten und Notfallsituationen zu Ablenkungen und Unterbrechungen führen können.
Phasen intensiver Arbeitsbelastung, Ermüdung und Erschöpfung stehen besonders häufig in Verbindung mit Medikationsfehlern. Die dringende Notwendigkeit, unmittelbar auf kritische Situationen zu reagieren, kann zu Fehlern bei der Verschreibung, Vorbereitung, Berechnung und Verabreichung von Flüssigkeiten führen.2,4
Die mangelnde Erfahrung oder das eingeschränkte Wissen über die Medikation und die besonderen Bedürfnisse dieser vulnerablen Population, ebenso wie bei anderen pflegerischen Praktiken, die für Patienten in der neonatalen Intensivstation erforderlich sind, erhöht die Wahrscheinlichkeit von Dosierungsfehlern.
KONSEQUENZEN EINER ÜBERDOSIS
Die Folgen einer Überdosierung können sehr vielfältig sein. Je nach verabreichten Medikament kann das Neugeborene Kopfschmerzen, Blutungen, Erbrechen oder Durchfall, Schwächung des Immunsystems, Hypotonie sowie kardiovaskuläre und respiratorische Störungen entwickeln. Selbst bei massiven Überdosierungen mit bestimmten hochriskanten Medikamenten besteht die Gefahr, dass das Kind ins Koma fällt oder stirbt.10
Die Leitlinie für Hochrisikomedikamente in der Pädiatrie und Neonatologie, veröffentlicht und koordiniert von Jesús Cortina et al., bietet ausführliche Informationen zu den unerwünschten Ereignissen, die durch Dosiserhöhungen bei den gängigen Hochrisikomedikamenten für diese Patientengruppen verursacht werden können.
EMPFEHLUNGEN ZUR VERMEIDUNG VON DOSIERUNGSFEHLERN
Eine der derzeit herausforderndsten Verpflichtungen der Weltgesundheitsorganisation (WHO) im Bereich der Gesundheitssicherheit von pädiatrischen und neonatalen Patienten besteht darin, Schäden, die mit medizinischen Fehlern in Verbindung stehen, zu reduzieren. In diesem Zusammenhang haben verschiedene Institutionen intensiv daran gearbeitet, spezifische Empfehlungen zur systematischen Implementierung von Protokollen zur Arzneimittelsicherheit zu entwickeln.

Diese Empfehlungen sind äußerst umfassend und berücksichtigen alle Faktoren, die das Auftreten von Medikationsfehlern begünstigen können. Im Folgenden werden wir uns spezifisch auf solche konzentrieren, die mit der Reduzierung von Dosierungsfehlern in Verbindung stehen:4,5,7,8
- Wenn immer möglich, sollten Fachleute aus dem Bereich der Pharmazie in die Prozesse der Abgabe, Lagerung, Verschreibung, Vorbereitung und Verabreichung von Medikamenten einbezogen werden.
- Die Einzelabgabe pro Patient sollte priorisiert werden, da dies die Möglichkeit von Verabreichungsfehlern verringert.
- Es sollte vermieden werden, dass verschiedene Konzentrationen desselben Arzneimittels zur Verfügung stehen, um Fehler aufgrund von Missverständnissen zu verhindern.
- Die Verwendung von Abkürzungen sowohl für Medikamente als auch für Volumina sollte vermieden werden.
- Die Masseneinheiten sollten standardisiert werden.
- Es sollte ein geeigneter und ausschließlicher Ort für die Vorbereitung vorhanden sein, um mögliche Stressquellen durch die Umgebung zu reduzieren.
- Die Patienteninformation sollte vor Beginn der Vorbereitung überprüft werden, um mögliche Entwicklungsaktualisierungen zu überprüfen, die die Dosis ändern würden.
- Die während des Vorbereitungsprozesses verwendeten Berechnungen sollten protokolliert werden, um eine Überprüfung durch einen anderen Experten zu ermöglichen.
- Bei der Arbeit mit ungewöhnlichen Medikamenten sollte nach Informationen zu Anwendungen und Dosierungen gesucht werden.
- Die geeignete Spritze für die zu
- Die Überwachung während des Prozesses sollte optimiert werden, insbesondere bei gefährlicheren und selteneren Medikamenten.
- Es sollte sichergestellt werden, dass das Fachpersonal, die Medikamente für pädiatrische Patienten verschreiben, abgeben, vorbereiten und verabreichen, über spezifische Schulungen und die erforderliche Qualifikation verfügen.
QUELLEN:
- Tejero MARTÍNEZ, L. (2019). Análisis de la prevalencia de errores farmacológicos en unidades especializadas: UCI y neonatología (Trabajo de Fin de Grado). Universidad Pública de Navarra.
- Sala, P., & Ugarte, S. Errores de Medicación en Pediatría. Revisado en: https://www.sefh.es/bibliotecavirtual/erroresmedicacion/027.pdf
- Aguilar Cordero, María José, Baena García, Laura, Sánchez López, Antonio Manuel, Guisado Barrilao, Rafael, Hermoso Rodríguez, Enrique, & Mur Villar, Norma. (2016). Stavroudis, T., R. Miller, M., & U. Lehmann, C. (2008). Medication Errors in Neonates. El Sevier Saunders, 141-161.
- National Association of Neonatal Nurses. (2014). Medication Safety in the Neonatal Intensive Care Unit . Revisado en: https://nann.org/uploads/About/PositionPDFS/1.4.7_Medication%20Safety%20in%20the%20NICU.pdf
- Boletín de recomendaciones para la prevención de errores de medicación. (2020). Revisado el 16 de Diciembre de 2020, en http://www.ismp-espana.org/ficheros/Boletin%2046%20%28Septiembre%202018%29.pdf400013
- de Giorgi, I. (2009). Sécurité de Préparation & d’Administration des Médicaments aux Soins Intensifs de Pédiatrie & en Néonatologie(Doctorado). UNIVERSITÉ DE GENÈVE & DE LAUSANNE.
- Otero, M., Martín, R., Robles, M., & Codina, C. Errores de medicación. Revisar en pdf (sefh.es)
- Jimeno, S., Ortiz, R., & Riaza, M. (2019). Guía farmacoterapéutica neonatal (pp. 4-14). España: segirneo-sen. Revisado en: http://www.segurneo.es/images/stories/GUIA_FARMACOTERAPEUTICA_SEGURNEO
- (2020). Promover la seguridad de los medicamentos para niños . España. Retrieved from https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/docs/Promover_seguridad_medicaURNEO
- Cotrina, J., Guerrero, M., Jiménez, E., & Pamela, K. Pediatría y neonatología . Revisado en: https://books.google.es/books?id=ify0CwAAQBAJ&pg=PA276&dq=sobredosis+en+neonatos&hl=es&sa=X&ved=2ahUKEwiu_uDvtMPtAhWOkhQKHYBGBTwQ6AEwA3oECAMQAg#v=onepage&q=sobredosis%20en%20neonatos&f=falseEO


0 Kommentare